不妊でお悩みの方へ

「なかなか妊娠しない…どうしてだろう。」
そんな不安を抱える女性は少なくありません。不妊症は特別なことではなく、多くの方が経験し得るものです。
原因はひとつとは限らず、体質やホルモンバランス、生活リズムなど、さまざまな要因が関わっていることがあります。早めの検査や相談は、妊娠への大切な一歩になります。
不妊と治療方針について
定期的に避妊なしで性交渉を続けているカップルが1年以内に妊娠しない場合、医学的に「不妊」という状態にあると判断されます。
このような状況では検査を受け、その結果をもとに今後の治療方針を立てていきます。
ただし、著しい月経周期の乱れ、子宮筋腫、子宮内膜症といった疾患がすでにある方や、女性の年齢が35歳以上の方は、1年という期間を待たず早めに医療機関を訪れることで、妊娠への道が開ける可能性が高まります。
治療の大きな方向性は2つあります。
検査で原因がはっきりしたケースと、原因が特定できないケースです。原因が明らかな場合はそれに対応した治療を行いますが、選択にあたっては体や経済面での負担が少ない方法から始めるのが基本です。
費用面では、2022年4月より人工授精や体外受精などの基本的な治療も公的医療保険の対象となりました。ただし、生殖補助医療(体外受精など)には女性の年齢や回数に制限があることを知っておきましょう。
| 保険適用 | 自費診療 |
|---|---|
|
|
不妊の原因
排卵因子
体重の急激な変化、強いストレス、ホルモン分泌の異常などが引き金となり、排卵がスムーズに行われなくなる状態です。基礎体温が高温期と低温期に分かれない、月経が不規則といった方は要注意です。
卵管因子
癒着、狭窄、閉塞といった卵管のトラブルにより、卵子が卵管内に取り込まれにくくなっている状態を指します。骨盤内の手術を受けた経験や、クラミジアに感染した履歴がある方に多く見られます。
子宮因子
子宮内膜症や子宮筋腫といった疾患が存在することで、受精卵の着床や受精そのものが妨げられている状態です。これらの疾患を治療することで妊娠の確率が上がることがあります。
頸管因子
炎症などにより子宮頸部の粘液が不足し、精子が子宮内へ進入しにくくなっている状態です。ホルモン分泌を促す治療により改善を目指します。
免疫因子
本来は体を守るはずの免疫機能に異常が生じ、精子を異物として攻撃する抗体が作られてしまう状態です。これにより精子の運動が阻害されたり、受精が妨げられたりします。
男性因子
精子の数が極端に少ない、精子が全く見られない、精子の動きが鈍い、射精や勃起に問題があるなど、男性側に起因する不妊です。
原因不明
あらゆる検査を実施しても明確な要因が見つからないケースです。検査では発見できない要因が潜んでいる可能性も考えられます。
不妊治療の前に行う検査
治療をスタートする前に、まず各種検査で現状を把握することが欠かせません。
検査により要因が明らかになれば、医師との話し合いを通じて最適な治療法を選んでいきます。要因が特定できなくても、検査により他の可能性を排除できたことには大きな意味があります。
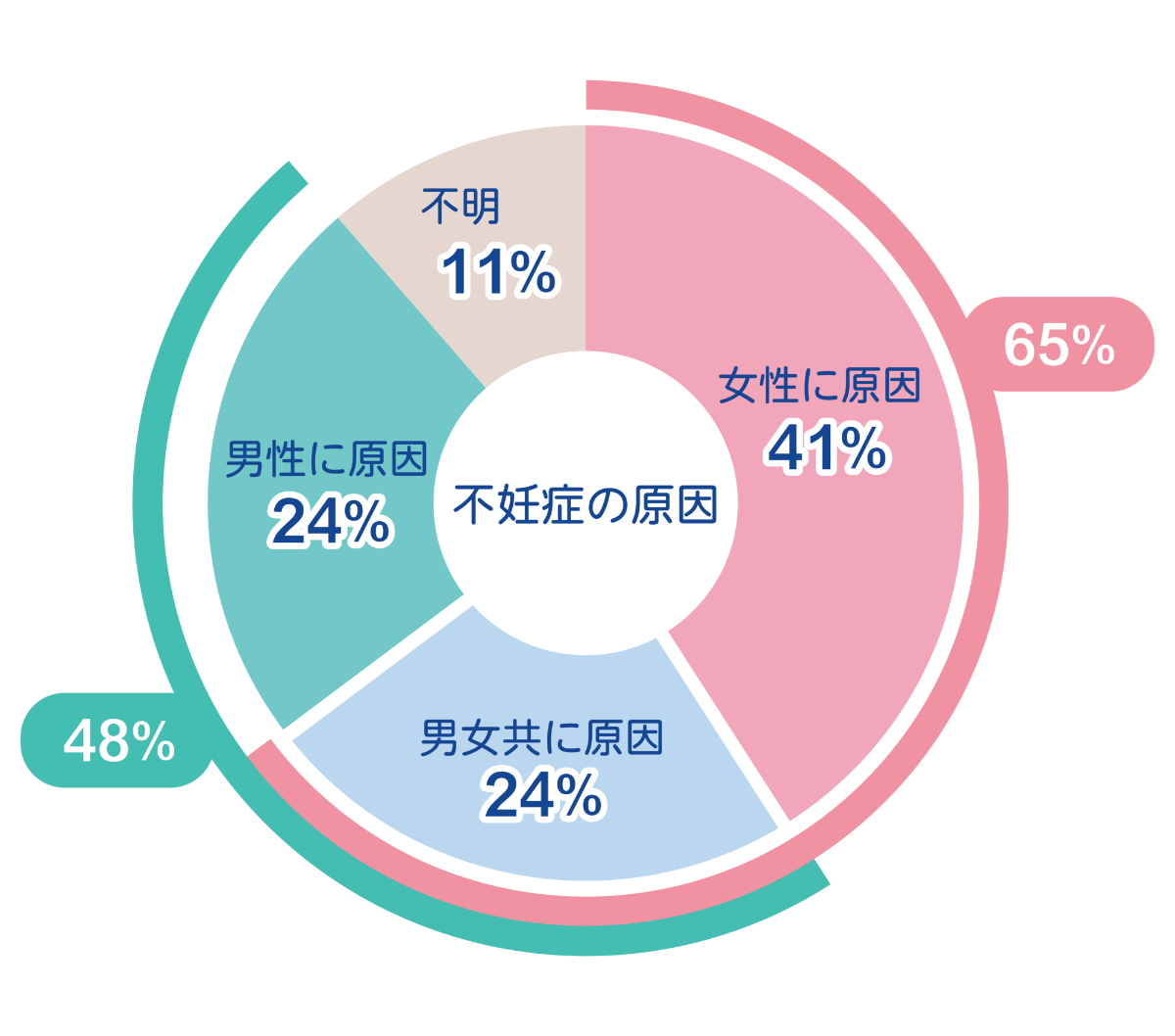
WHO(世界保健機関)が1996年に実施した調査では、不妊カップルのうち女性側に要因があるのは41%、男性側は24%、そして両者に要因が存在するケースが24%という結果が出ています。このデータからも、女性だけでなく男性も検査を受けることの重要性がわかります。
以下、代表的な検査内容をご紹介します。
血液検査
妊娠の成立や維持に不可欠なプロゲステロン(黄体ホルモン)、FSH(卵胞刺激ホルモン)、エストロゲン(卵胞ホルモン)といったホルモンの分泌量を血液から測定します。同時に糖尿病などの全身疾患がないかも調べます。
AMH(抗ミュラー管ホルモン)検査
発育中の卵胞から分泌されるAMH(抗ミュラー管ホルモン)を測定することで、卵巣にまだどれくらいの卵子が残っているかを推測できます。
超音波検査
卵巣や子宮内膜がどのような状態にあるかを画像で確認します。卵胞の発育具合や数、内膜の厚み、さらに子宮筋腫、卵巣嚢腫、子宮内膜症といった疾患の有無もチェックできます。
精液検査(男性)
男性不妊の基本となる重要な検査です。顕微鏡を使って精液を観察し、次の項目を評価します。
- 精子の形に異常がないか?
- 精子の動きの質は良好か?
- 正常な動きをする精子がどれだけあるか?
- 精子の濃度(個数)はどの程度か?
- 精液の量は十分か?
不妊治療のステップ(種類)と流れ
不妊治療は大きくタイミング法、人工授精、体外受精の3つのステップに分けられます。タイミング法、人工授精を「一般不妊治療」、体外受精を「高度不妊治療(生殖補助医療)」と呼ぶこともあります。
1不妊治療のステップ
①タイミング法
生理周期をもとに排卵のタイミングを見極め、妊娠しやすい時期に合わせて性交渉をもつ方法です。より正確に排卵日を把握するため、超音波検査で卵胞の育ち具合を何度か確認します。
卵胞がなかなか大きくならない場合は、排卵を促すお薬を使うこともあります。体への負担が少なく費用も抑えられますが、1周期あたりの妊娠率はそれほど高くないため、一定期間続けても結果が出なければ次のステップへ進むことを検討します。
②人工授精(AIH)
排卵が近いタイミングに合わせて、パートナーの精子を子宮内に直接届ける方法です。精子が卵子のもとへ到達する距離が短くなるため、精子の運動性がやや弱い場合や、何らかの理由でタイミング法が難しい場合に有効とされています。
原因によってはタイミング法よりも妊娠の可能性が高まりますが、飛躍的に確率が上がるわけではありません。人工授精を行う日は、男性は当日の朝に自宅で精液を採取してお持ちいただき、女性は指定の時間に来院して処置を受けます。処置自体は短時間ですが、準備を含めて2〜3時間ほど見ておく必要があります。
③体外授精(IVF)・顕微授精(ICSI)
卵巣から卵子を採取し、体の外で精子と受精させた後、育った受精卵を子宮に戻す治療です。一般不妊治療で結果が得られなかった場合や、卵管の通りが悪い方、精子の状態に課題がある方、年齢的に早めのステップアップが望ましい方などが対象となります。
不妊治療のなかでは最も妊娠率が高く、厚生労働省の2017年のデータでは、体外受精で約23%、顕微授精で約20%という結果が報告されています。治療期間の目安は半年から2年程度です。
2体外受精・顕微授精の流れ
排卵誘発を行う
良質な卵子を育てるため排卵誘発剤を使います。状況次第で体への負担を抑えた低刺激タイプを選ぶこともあります。
採卵/採精を行う
卵子が十分に成長したら卵巣から取り出します(採卵)。同時に精液を採取し(採精)、運動能力の高い精子を選別します。
受精(媒精)を行う
体外受精では精子を卵子にふりかけ(媒精)、顕微授精では精子を卵子の中に直接注入して受精させます。
胚を培養する
受精後、細胞分裂が開始します。2〜6日間培養し、4〜8分割胚あるいは胚盤胞と呼ばれる段階まで育てます。
胚を移植する
良好な4〜8分割胚を選んで子宮へ移植します。場合によっては胚盤胞の段階で移植することもあります。
検査で妊娠判定を行う
移植から2週間後、妊娠が成立したか検査で確認します。時期により血液検査か超音波検査を実施します。陽性なら妊娠成立です。
これが標準的な流れですが、排卵誘発を行わず自然に育った卵子を採取・移植する「自然周期」という選択肢もあります。
3不妊治療の種類の決め方
どの治療を選ぶかは、年齢、不妊期間の長さ、検査でわかったこと、過去の病歴などを総合的に判断し、医師と相談して決めます。
年齢が若く、不妊期間が短い場合はタイミング法からスタートし、軽度の男性因子や性交障害がある場合は人工授精を検討します。年齢が高い、または重度の男性因子・婦人科疾患の既往がある場合は体外受精や顕微授精を検討します。ご夫婦の考え方や今後の人生設計も重要な判断材料です。医師としっかり話し合い、納得できる選択をしましょう。
4ステップアップの目安

同じ方法を半年以上継続しても妊娠しない場合、次の段階へ進むことを検討するのが標準的です。時間経過とともに妊娠率は下がるため、適切な時期に治療内容を見直すことが重要です。
次のような条件に当てはまる方は、早めの段階移行が推奨されます。
- 35歳以上
- 不妊期間が長い
- 子宮内膜症やクラミジア感染の治療経験がある
- 男性因子(精子の数や運動率の低下)が認められる
状況によっては、初めから人工授精や体外受精を選択した方が効率的な場合もあります。
不妊治療の保険の適用範囲
保険適用の範囲
日本生食医学界のガイドラインで有効性・安全性が認められた不妊治療については保険が適応されます。
保険適応となる治療は下記のとおりです。
検査
- ホルモン検査(基礎ホルモン、甲状腺など)
- 超音波検査
- 子宮卵管造影
- 精液検査
など
タイミング法関連
- 排卵誘発剤(内服・注射)
- 超音波検査(排卵日を確認するため)
※タイミング法そのものには費用はなく、関連検査や薬が保険適応
人工授精(AIH)
- 人工授精処置
- 必要な検査や排卵誘発剤
体外授精(IVF)・顕微授精(ICSI)
- 採卵
- 胚培養
- 胚移植
- 顕微授精
- 凍結胚融解移植
- ホルモン管理、投薬
- 超音波検査
など
保険適応の注意点
不妊治療の保険適用には、いくつかの制限があります。まず、体外受精や顕微授精など高度な治療では、保険が使える年齢は女性が43歳未満と定められており、治療ごとに回数の上限も設けられています。また、タイムラプス培養やERA検査といった先進医療は、保険の対象外となり自己負担が必要です。さらに、社会的理由による卵子凍結など、不妊治療に直接該当しないオプションは保険が適用されません。これらを踏まえ、治療を始める前に、保険適用の範囲や自己負担額について医療機関でしっかり確認することが大切です。
※年齢制限:治療開始時において女性の年齢が43歳未満であること
| 回数制限 | |
|---|---|
| 初めての治療開始時点の女性の年齢 | 回数の上限 |
| 40歳未満 | 通算6回まで(1子ごとに) |
| 40歳以上43歳未満 | 通算3回まで(1子ごとに) |
助成金の利用
不妊治療では、自治体による助成金利用が利用できる場合があります。お住いの地域によって内容が異なりますので、治療を始める前に一度ご確認をいただくことをおすすめします。
当院でおこなう不妊治療のサポート
不妊治療は、年齢や体質、ライフスタイルによって必要なサポートが異なります。
当院では患者様の状況に合わせて選べる治療をご用意しています。
忙しくて通院回数を少なくしたい方
タイミング法を中心に行い、必要時に排卵誘発剤を使用します。
無理なく続けられるよう、通院回数をできるだけ抑えつつ、妊娠のチャンスを高めるサポートを行います。
妊娠を急ぎたい方/年齢が気になる方
タイミング法に加え、人工授精(AIH)を早い段階で取り入れるなど、妊娠率を重視した治療計画をご提案します。年齢や卵巣機能(AMH)に合わせて、適切なステップアップのタイミングを一緒に考えていきます。
原因がわからず長く悩んでいる方
ホルモン検査・AMH検査・超音波・子宮卵管造影などの詳しい検査を行い、原因を丁寧に見極めたうえで治療方針を決めます。
必要に応じて人工授精までを院内で行い、さらに高度治療が適している場合は専門施設と連携してサポートいたします。
男性側の原因が疑われる場合
精液検査により状態を確認し、必要に応じて人工授精(AIH)を行います。
生活習慣の見直しから医療的アプローチまで、カップルで取り組めるサポートをご案内します。
不妊治療にかかる費用
準備中です。


